Inventores de la Humanidad
1. Con tu compañero de trabajo elije 2 inventores de la humanidad y responde las siguientes preguntas, utilizando como ayuda el Internet como herramientas de trabajo.
1. Consulta y escribe, características de la biografía de cada uno de ellos
2. Inserta 2 imágenes fotográficas
3. Consultar y explicar el artefacto tecnológicos que inventó cada uno de ellos,
4. Insertar su respectiva imagen
5. Inserta 2 vídeos del invento explicado anteriormente
6. Escribe la wugrafia
Solución
1. Consulta y escribe, características de la biografía de cada uno de ellos
2. Inserta 2 imágenes fotográficas
3. Consultar y explicar el artefacto tecnológicos que inventó cada uno de ellos,
4. Insertar su respectiva imagen
5. Inserta 2 vídeos del invento explicado anteriormente
6. Escribe la wugrafia
Solución
Alexander Fleming
Entre los grandes avances que registraron las ciencias médicas y biológicas en el siglo XIX cabe destacar el establecimiento del origen microbiano de las enfermedades infecciosas, que debemos a investigadores de la talla de Louis Pasteur y Robert Koch. Sin embargo, a pesar de los ingentes esfuerzos orientados al desarrollo de vacunas, muchas enfermedades infecciosas siguieron siendo mortales, pues se carecía de medios para combatirlas una vez contraídas. En este contexto se comprende la trascendencia del hallazgo de una sustancia, la penicilina, que era capaz de destruir los gérmenes patógenos sin dañar al organismo. El descubrimiento de Alexander Fleming, en efecto, no solamente había de salvar millones de vidas, sino que también revolucionaría los métodos terapéuticos, dando inicio a la era de los antibióticos y de la medicina moderna.

Alexander Fleming
Alexander Fleming nació el 6 de agosto de 1881 en Lochfield, Gran Bretaña, en el seno de una familia campesina afincada en la vega escocesa. Fue el tercero de los cuatro hijos habidos en segundas nupcias por Hugh Fleming, el cual falleció cuando Alexander tenía siete años, dejando a su viuda al cuidado de la hacienda familiar con la ayuda del mayor de sus hijastros. Fleming recibió, hasta 1894, una educación bastante rudimentaria, obtenida con dificultad, de la que sin embargo parece haber extraído el gusto por la observación detallada y el talante sencillo que luego habrían de caracterizarle.
Cumplidos los trece años, se trasladó a vivir a Londres con un hermanastro que ejercía allí como médico. Completó su educación con dos cursos realizados en el Polytechnic Institute de Regent Street, empleándose luego en las oficinas de una compañía naviera. En 1900 se alistó en el London Scottish Regiment con la intención de participar en la Guerra de los Boers, pero ésta terminó antes de que su unidad llegara a embarcarse. Sin embargo, su gusto por la vida militar le llevó a permanecer agregado a su regimiento, interviniendo en la primera guerra mundial.
A los veinte años, la herencia de un pequeño legado le llevó a estudiar medicina. Obtuvo una beca para el St. Mary's Hospital Medical School de Paddington, institución con la que, en 1901, inició una relación que había de durar toda su vida. En 1906 entró a formar parte del equipo del bacteriólogo Almroth Wright, con quien estuvo asociado durante cuarenta años. En 1908 se licenció, obteniendo la medalla de oro de la Universidad de Londres. Nombrado profesor de bacteriología, en 1928 pasó a ser catedrático, retirándose como emérito en 1948, aunque ocupó hasta 1954 la dirección del Wright-Fleming Institute of Microbiology, fundado en su honor y en el de su antiguo maestro y colega.
La carrera profesional de Fleming estuvo dedicada a la investigación de las defensas del cuerpo humano contra las infecciones bacterianas. Su nombre está asociado a dos descubrimientos importantes: la lisozima y la penicilina. El segundo es, con mucho, el más famoso y también el más importante desde un punto de vista práctico: ambos están, con todo, relacionados entre sí, ya que el primero de ellos tuvo la virtud de centrar su atención en las substancias antibacterianas que pudieran tener alguna aplicación terapéutica.

Alexander Fleming
El descubrimiento de la penicilina, una de las más importantes adquisiciones de la terapéutica moderna, tuvo su origen en una observación fortuita. En septiembre de 1928, Fleming, durante un estudio sobre las mutaciones de determinadas colonias de estafilococos, comprobó que uno de los cultivos había sido accidentalmente contaminado por un microorganismo procedente del aire exterior, un hongo posteriormente identificado como el Penicillium notatum. Su meticulosidad le llevó a observar el comportamiento del cultivo, comprobando que alrededor de la zona inicial de contaminación, los estafilococos se habían hecho transparentes, fenómeno que Fleming interpretó correctamente como efecto de una substancia antibacteriana segregada por el hongo.
Una vez aislado éste, Fleming supo sacar partido de los limitados recursos a su disposición para poner de manifiesto las propiedades de dicha substancia. Así, comprobó que un caldo de cultivo puro del hongo adquiría, en pocos días, un considerable nivel de actividad antibacteriana. Realizó diversas experiencias destinadas a establecer el grado de susceptibilidad al caldo de una amplia gama de bacterias patógenas, observando que muchas de ellas resultaban rápidamente destruidas; inyectando el cultivo en conejos y ratones, demostró que era inocuo para los leucocitos, lo que constituía un índice fiable de que debía resultar inofensivo para las células animales.
Ocho meses después de sus primeras observaciones, Fleming publicó los resultados obtenidos en una memoria que hoy se considera un clásico en la materia, pero que por entonces no tuvo demasiada resonancia. Pese a que Fleming comprendió desde un principio la importancia del fenómeno de antibiosis que había descubierto (incluso muy diluida, la substancia poseía un poder antibacteriano muy superior al de antisépticos tan potentes como el ácido fénico), la penicilina tardó todavía unos quince años en convertirse en el agente terapéutico de uso universal que había de llegar a ser.
La penicilina
La penicilina es un antibiótico que revolucionó la medicina moderna. La utilización de esta sustancia permite tratar diversas enfermedades que, hasta bien entrado el siglo XX, se consideraban incurables.
Cabe reconocer que el hecho de que sea posible utilizar la penicilina en la actualidad no se debe únicamente al bacteriólogo británico, sino que fue el resultado del esfuerzo de diversos investigadores. Fleming descubrió el antibiótico en 1928, al estudiar un cultivo de bacterias notó que un moho que contaminaba una de sus placas de cultivo había destruido la bacteria cultivada en ella.
Manuel Elkin Patarroyo

Cursó el bachillerato en el colegio José Max León de Santafé de Bogotá y de 1965 a 1970 estudió en la Facultad de Medicina de la Universidad Nacional de Colombia, por la que se graduó como doctor en Medicina y Cirugía el 15 de diciembre de 1971.
Posteriormente se especializó en Inmunología, mediante estudios de post grado en la Fundación Rockefeller de Bogotá, Universidad de Yale, Rockefeller University, Hershey Medical Center Penn, de Estados Unidos y en el Karolinska Institute de Estocolmo (Suecia).
En la Rockefeller University de Nueva York trabajó con el prestigioso profesor Kunkel, dándose a conocer en 1977 por el hallazgo de marcadores genéticos asociados con el desarrollo de la artritis y del lupus eritematoso.
Al año siguiente logró identificar un marcador genético asociado a la fiebre reumática y, a pesar de las ofertas para trabajar en centros de investigación varios lugares del mundo, decidió establecerse en su país y llevar a cabo sus trabajos con un pequeño equipo multidisciplinar y muy pocos medios hasta llegar a articular un gran grupo de investigación.
Experto consultor de la Rockefeller University desde 1982 y profesor adjunto de esa universidad desde 1983, es también profesor de la Universidad de Colombia.
En 1984 fundó y pasó a dirigir el Instituto de Inmunología de la Universidad Nacional, ubicado en el Hospital de San Juan de Dios de Bogotá.
En 1986 el equipo dirigido por Patarroyo descubrió una vacuna sintética contra la malaria, enfermedad que causa tres millones de muertes al año. El antídoto, conocido como SPF66 (Sinthetyc Plasmodium Falciparum), simula una parte del parásito causante de la enfermedad y provoca la creación de los anticuerpos que bloquean el ataque a los glóbulos rojos de la sangre. Este descubrimiento fue calificado por varios Premios Nobel de Medicina como "el hito más importante de la historia de la química".
En 1990, Patarroyo fue galardonado por la Academia Nobel de Suecia con el Premio a la Excelencia en la investigación latinoamericana.
El 30 de octubre de 1991 fue elegido académico correspondiente extranjero de la Real de Ciencias Exactas, Físicas y Naturales de España, institución en la que ingresó el 3 de diciembre de ese año con el discurso "La vacuna de la malaria: Ciencia, Economía y Política", en el que explicaba las investigaciones que le condujeron a sintetizar químicamente la primera vacuna contra esta enfermedad.
El 5 de noviembre de 1991 presentó en Santafé de Bogotá un método para detectar la presencia de la tuberculosis en un período de 24 horas. Posteriormente ha trabajado también en investigaciones relacionadas con el Sida y la lepra.
Partidario de la universalización de la ciencia para impedir que sus logros sean monopolizados por los grandes grupos económicos, en 1993 Patarroyo rechazó una oferta de 60 millones de dólares de un laboratorio bioquímico y el 12 de mayo de 1993 cedió los derechos de explotación de la vacuna de la malaria a la Organización Mundial de la Salud, OMS, por entender que "el antídoto debe llegar a todos los países en desarrollo a un precio muy bajo".
Fue finalista al Premio Príncipe de Asturias de Investigación Científica y Técnica 1993, galardón que le fue concedido por unanimidad en la siguiente edición, el 20 de mayo de 1994, por la importancia de su aportación "en la programación, desarrollo y experimentación de campo de una vacuna sintética contra la malaria".
El 28 de octubre de octubre de 1994 presentó oficialmente la vacuna SPF66, capaz de combatir una de las formas más virulentas de la malaria o paludismo con una eficacia de entre un 40 y un 66 por ciento en los adultos y de un 77 por ciento en niños menores de cinco años. Y tres días después, el 31 de octubre de 1994, recibió en Alemania el Premio Robert-Koch.
Posteriormente, Patarroyo continuó con sus investigaciones en el Instituto de Inmunulogía de Colombia. Investigaciones orientadas fundamentalmente a la mejora de la vacuna contra la malaria -a fin de aumentar su eficacia y reducir la forma de administración a una sóla dosis- y también al desarrollo de un método para producir vacunas sintéticas contra otras enfermedades como la tuberculosis, la leishmaniasis o la hepatitis C.
En 2001, sin embargo, su trabajo sufrió un parón debido a problemas de índole económica. En febrero, su equipo de investigación se vió obligado abandonar las instalaciones del hospital bogotano de San Juan de Dios cuando el Banco Ganadero (filial del español BBVA) embargó dicho centro. La situación se complicó además por la disminución de la asignación presupuestaria destinada por el Gobierno colombiano a su proyecto, lo que le llevó a aceptar, a finales de ese año, una propuesta de la Universidad Pública de Navarra (España) para trasladar parte de sus investigaciones a esta institución.
Manuel Patarroyo es miembro de academias de Ciencias de varios países como Colombia, España, Argentina, Ecuador y Perú. Pertenece a la Sociedad Colombiana de Reumatología, la Sociedad Colombiana de Ginecología y Obstetricia y a la Sociedad Colombiana de Alergia e Inmunología. Asimismo es doctor "honoris causa" una veintena de universidades, entre ellas, la Universidad Central de Colombia (1996), y las españolas Complutense (1995) y Autónoma (1996) de Madrid, de Málaga (1996), Valencia (1997), Cantabria (1997), País Vasco (1998) y Valladolid (2001).
Entre los muchos premios que ha recibido, además de los ya citados, figuran: el Premio Nacional Sintex de Urología (1969); los Premios Nacionales Lederle y Sandoz de Medicina Interna (1974); el Premio Nacional de Ciencias Alejandro Angel Escobar en 1979, 1981, 1984 y 1986; el Premio del Instituto Colombiano para el Desarrollo de la Ciencia y la Tecnología, COLCIENCIAS (1993); y la Medalla Internacional de Ciencia de Edimburgo (1994).
Está también en posesión de numerosas condecoraciones, entre ellas: Medalla al Mérito; Medalla Jorge Bejarano al Mérito en Salud; Premio a los Siete Jóvenes más Sobresalientes del Mundo; Orden del Senado de la República; Orden de la Democracia; Cruz de Bocaya, la más alta distinción oficial de Colombia otorgada el 20 de mayo de 1993; Orden del Libertador, una de las más altas condecoraciones del Estado venezolano (julio de 1994); Orden "Carlos J. Finlay", la más importante distinción científica cubana (julio 1995); Orden de la Universidad Central de Venezuela (1996); Legión de Honor francesa, en grado de Oficial (distinción que recibió el 4 de junio de 1997); y Encomienda de la Orden de Isabel la Católica (la mas alta distinción civil española, que recibió el 4 de mayo de 2000).
Desde 1993 forma parte de la Misión de Ciencia, Educación y Desarrollo de Colombia que, integrada por destacadas personalidades colombianas, tiene como objetivo "diseñar la carta de navegación del país hacia el próximo milenio".
Además de la nacionalidad colombiana, Patarroyo posee la nacionalidad española, que le fue condecida por el Consejo de Ministros el 22 de noviembre de 1996, y que recibió oficialmente el 25 de abril de 1997.
Manuel Patarroyo Murillo está casado con María Cristina Gutiérrez y tienen tres hijos: Manuel Alfonso, María Cristina y Carlos Gustavo.
1984/Funda y dirige el Instituto de Inmunología del la Universidad Nacional de Colombia.
1986/Consigue sintetizar la primera vacuna contra la malaria.
1990/Galardonado por la Academia Nobel de Suecia con el Premio a la Excelencia en la investigación latinoamericana.
12.05.1993/ Cede los derechos de explotación de la vacuna SPF66 a la OMS.
20.05.1994/ Galardonado con el Premio Príncipe de Asturias de Investigación Científica y Técnica.
31.10.1994/ Premio Robert-Koch.
25.04.1997/ Recibe oficialmente la nacionalidad española.
2001/ Llega a un acuerdo para realizar parte de sus investigaciones en la Universidad Pública de Navarra.
2008/ Diseña un nuevo diagnóstico temprano de cáncer útero con sólo una gota sangre.

Vacuna contra la Malaria
Las investigaciones para encontrar una vacuna contra la malaria comenzaron a principios del siglo XX sin mucho éxito. Una vacuna es la última, más eficaz y mejor solución en la lucha contra una enfermedad. Es un solo producto que, mejor en una que en varias dosis, protege por largo tiempo, quizá durante el resto de la vida del vacunado. La vacuna ideal debe ser sencilla en su aplicación, sin necesidades prácticas excepcionales, y que se pueda aplicar a muchas personas en pocos días. Por otra parte, desarrollar una vacuna lleva muchos años: la vacuna contra la malaria RTS,S tuvo sus primeros ensayos en 1985 y fue aprobada, con la marca Mosquirix, en 2015.
Entre 1910 y 1950 se hicieron muchos ensayos en nuestra especie, primates y aves, pero no funcionaron. Fue en 1967 cuando Ruth Nussenzweig y su grupo, de la Universidad de Nueva York, publicaron sus estudios sobre la inmunidad en ratones después de inyecciones de mosquitos irradiados con rayos X. Sin embargo, todavía en la actualidad solo existe una vacuna con licencia aunque, ya lo veremos, hay ensayos clínicos de varias incluso sobre grandes poblaciones.
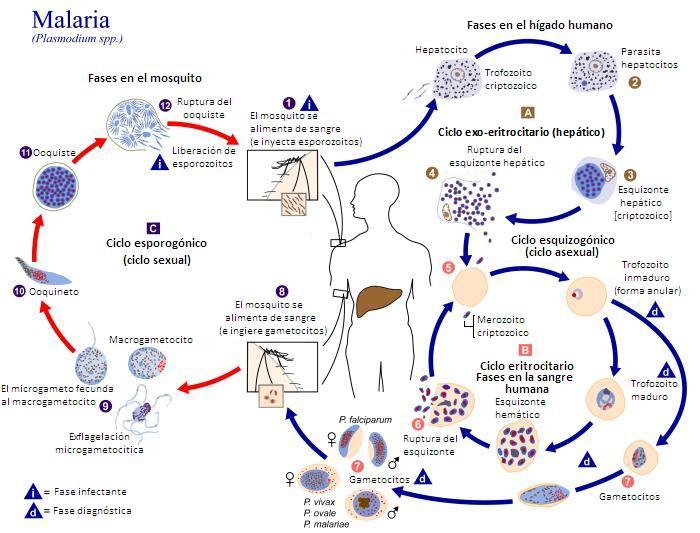 La dificultad está en desarrollar una vacuna contra un organismo, el protozoo plasmodio, cuyas células eucariotas, con núcleo, son iguales que las nuestras. Por tanto, cualquier ataque contra estas células puede dañar también al enfermo. Y, además, el plasmodio tiene un ciclo de vida complicado, con varias fases y varios huéspedes, y en todos ellos cambia lo suficiente como para necesitar una vacuna concreta para cada una de esas fases.
Los expertos, con modestia y después de intensos debates, se han marcado dos objetivos no excluyentes entre sí: conseguir una vacuna con una eficacia del 75% y que se mantenga activa durante dos años; y, también, que tenga una respuesta rápida a la malaria, con una eficacia mayor del 50% y que se mantenga más de un año.
Para 2013 ya existían, por lo menos, 58 vacunas en diferentes fases de desarrollo y, de ellas, 17 estaban en ensayos clínicos. En la revisión de Simon Draper y sus colegas, el número de vacunas en ensayo clínico ha subido hasta 24 en 2018.
Las vacunas se busca que actúen, como decía, contra diferentes fases del ciclo vital. En primer lugar, debe actuar sobre los esporozoitos, la fase que entra en la sangre con la picadura del mosquito. Los esporozoitos entran en las células del hígado o hepatocitos y se reproducen. Después, en la fase merozoito, invaden los glóbulos rojos o hemocitos en la sangre y se siguen dividiendo. Cuando se reproducen tanto que destruyen los glóbulos rojos y se liberan en la sangre provocan los accesos de fiebre típicos de la malaria. Por lo tanto, se buscan vacunas contra los esporozoitos, cuando entran en la sangre por la picadura, y contra los hepatocitos infectados para que no liberen más merozoitos, en la sangre que puedan invadir los glóbulos rojos. Cuando el parásito está en los glóbulos rojos, la vacuna no bloquea la infección pero consigue atenuar su número y bajar la severidad de la enfermedad.
En esta fase el parásito libera gametos, masculinos y femeninos, pues está en la fase sexual del ciclo. Otro objetivo es evitar que libere estos gametos que son los que, en nuevas picaduras, vuelven a los mosquitos y extenderán la enfermedad en la población.
En resumen, se buscan vacunas contra los esporozoitos, los merozoitos en el hígado y los gametocitos. Y, más en detalle, para los esporozoitos está en bloquear la entrada o el crecimiento en las células del hígado. En los merozoitos se intenta bajar la severidad de la enfermedad, disminuir la división en las células del hígado y evitar la salida a la sangre y la entrada en los glóbulos rojos. Y, en los gametocitos, se buscan anticuerpos que alteren el desarrollo en el tubo digestivo del mosquito donde se alojan.
La dificultad está en desarrollar una vacuna contra un organismo, el protozoo plasmodio, cuyas células eucariotas, con núcleo, son iguales que las nuestras. Por tanto, cualquier ataque contra estas células puede dañar también al enfermo. Y, además, el plasmodio tiene un ciclo de vida complicado, con varias fases y varios huéspedes, y en todos ellos cambia lo suficiente como para necesitar una vacuna concreta para cada una de esas fases.
Los expertos, con modestia y después de intensos debates, se han marcado dos objetivos no excluyentes entre sí: conseguir una vacuna con una eficacia del 75% y que se mantenga activa durante dos años; y, también, que tenga una respuesta rápida a la malaria, con una eficacia mayor del 50% y que se mantenga más de un año.
Para 2013 ya existían, por lo menos, 58 vacunas en diferentes fases de desarrollo y, de ellas, 17 estaban en ensayos clínicos. En la revisión de Simon Draper y sus colegas, el número de vacunas en ensayo clínico ha subido hasta 24 en 2018.
Las vacunas se busca que actúen, como decía, contra diferentes fases del ciclo vital. En primer lugar, debe actuar sobre los esporozoitos, la fase que entra en la sangre con la picadura del mosquito. Los esporozoitos entran en las células del hígado o hepatocitos y se reproducen. Después, en la fase merozoito, invaden los glóbulos rojos o hemocitos en la sangre y se siguen dividiendo. Cuando se reproducen tanto que destruyen los glóbulos rojos y se liberan en la sangre provocan los accesos de fiebre típicos de la malaria. Por lo tanto, se buscan vacunas contra los esporozoitos, cuando entran en la sangre por la picadura, y contra los hepatocitos infectados para que no liberen más merozoitos, en la sangre que puedan invadir los glóbulos rojos. Cuando el parásito está en los glóbulos rojos, la vacuna no bloquea la infección pero consigue atenuar su número y bajar la severidad de la enfermedad.
En esta fase el parásito libera gametos, masculinos y femeninos, pues está en la fase sexual del ciclo. Otro objetivo es evitar que libere estos gametos que son los que, en nuevas picaduras, vuelven a los mosquitos y extenderán la enfermedad en la población.
En resumen, se buscan vacunas contra los esporozoitos, los merozoitos en el hígado y los gametocitos. Y, más en detalle, para los esporozoitos está en bloquear la entrada o el crecimiento en las células del hígado. En los merozoitos se intenta bajar la severidad de la enfermedad, disminuir la división en las células del hígado y evitar la salida a la sangre y la entrada en los glóbulos rojos. Y, en los gametocitos, se buscan anticuerpos que alteren el desarrollo en el tubo digestivo del mosquito donde se alojan.
 Otro objetivo, muy actual, es conseguir inactivar al parásito en el propio mosquito. Los gametos llegan al tubo digestivo del insecto, se une y dan lugar a los esporozoitos que se almacenan en las glándulas salivares e irán a otro enfermo con la picadura. Así comienza de nuevo el ciclo del plasmodio. Ahora se busca una vacuna que impida la formación de esporozoitos o los atenúe en el mosquito. Conseguirá evitar que la enfermedad se propague por las picaduras de los insectos.
Otro objetivo, muy actual, es conseguir inactivar al parásito en el propio mosquito. Los gametos llegan al tubo digestivo del insecto, se une y dan lugar a los esporozoitos que se almacenan en las glándulas salivares e irán a otro enfermo con la picadura. Así comienza de nuevo el ciclo del plasmodio. Ahora se busca una vacuna que impida la formación de esporozoitos o los atenúe en el mosquito. Conseguirá evitar que la enfermedad se propague por las picaduras de los insectos.

Alexander Fleming
A los veinte años, la herencia de un pequeño legado le llevó a estudiar medicina. Obtuvo una beca para el St. Mary's Hospital Medical School de Paddington, institución con la que, en 1901, inició una relación que había de durar toda su vida. En 1906 entró a formar parte del equipo del bacteriólogo Almroth Wright, con quien estuvo asociado durante cuarenta años. En 1908 se licenció, obteniendo la medalla de oro de la Universidad de Londres. Nombrado profesor de bacteriología, en 1928 pasó a ser catedrático, retirándose como emérito en 1948, aunque ocupó hasta 1954 la dirección del Wright-Fleming Institute of Microbiology, fundado en su honor y en el de su antiguo maestro y colega.

Alexander Fleming
Ocho meses después de sus primeras observaciones, Fleming publicó los resultados obtenidos en una memoria que hoy se considera un clásico en la materia, pero que por entonces no tuvo demasiada resonancia. Pese a que Fleming comprendió desde un principio la importancia del fenómeno de antibiosis que había descubierto (incluso muy diluida, la substancia poseía un poder antibacteriano muy superior al de antisépticos tan potentes como el ácido fénico), la penicilina tardó todavía unos quince años en convertirse en el agente terapéutico de uso universal que había de llegar a ser.
La penicilina
La penicilina es un antibiótico que revolucionó la medicina moderna. La utilización de esta sustancia permite tratar diversas enfermedades que, hasta bien entrado el siglo XX, se consideraban incurables.
Cabe reconocer que el hecho de que sea posible utilizar la penicilina en la actualidad no se debe únicamente al bacteriólogo británico, sino que fue el resultado del esfuerzo de diversos investigadores. Fleming descubrió el antibiótico en 1928, al estudiar un cultivo de bacterias notó que un moho que contaminaba una de sus placas de cultivo había destruido la bacteria cultivada en ella.
Manuel Elkin Patarroyo
Cursó el bachillerato en el colegio José Max León de Santafé de Bogotá y de 1965 a 1970 estudió en la Facultad de Medicina de la Universidad Nacional de Colombia, por la que se graduó como doctor en Medicina y Cirugía el 15 de diciembre de 1971.
Posteriormente se especializó en Inmunología, mediante estudios de post grado en la Fundación Rockefeller de Bogotá, Universidad de Yale, Rockefeller University, Hershey Medical Center Penn, de Estados Unidos y en el Karolinska Institute de Estocolmo (Suecia).
En la Rockefeller University de Nueva York trabajó con el prestigioso profesor Kunkel, dándose a conocer en 1977 por el hallazgo de marcadores genéticos asociados con el desarrollo de la artritis y del lupus eritematoso.
Al año siguiente logró identificar un marcador genético asociado a la fiebre reumática y, a pesar de las ofertas para trabajar en centros de investigación varios lugares del mundo, decidió establecerse en su país y llevar a cabo sus trabajos con un pequeño equipo multidisciplinar y muy pocos medios hasta llegar a articular un gran grupo de investigación.
Experto consultor de la Rockefeller University desde 1982 y profesor adjunto de esa universidad desde 1983, es también profesor de la Universidad de Colombia.
En 1984 fundó y pasó a dirigir el Instituto de Inmunología de la Universidad Nacional, ubicado en el Hospital de San Juan de Dios de Bogotá.
En 1984 fundó y pasó a dirigir el Instituto de Inmunología de la Universidad Nacional, ubicado en el Hospital de San Juan de Dios de Bogotá.
En 1986 el equipo dirigido por Patarroyo descubrió una vacuna sintética contra la malaria, enfermedad que causa tres millones de muertes al año. El antídoto, conocido como SPF66 (Sinthetyc Plasmodium Falciparum), simula una parte del parásito causante de la enfermedad y provoca la creación de los anticuerpos que bloquean el ataque a los glóbulos rojos de la sangre. Este descubrimiento fue calificado por varios Premios Nobel de Medicina como "el hito más importante de la historia de la química".
En 1990, Patarroyo fue galardonado por la Academia Nobel de Suecia con el Premio a la Excelencia en la investigación latinoamericana.
En 1990, Patarroyo fue galardonado por la Academia Nobel de Suecia con el Premio a la Excelencia en la investigación latinoamericana.
El 30 de octubre de 1991 fue elegido académico correspondiente extranjero de la Real de Ciencias Exactas, Físicas y Naturales de España, institución en la que ingresó el 3 de diciembre de ese año con el discurso "La vacuna de la malaria: Ciencia, Economía y Política", en el que explicaba las investigaciones que le condujeron a sintetizar químicamente la primera vacuna contra esta enfermedad.
El 5 de noviembre de 1991 presentó en Santafé de Bogotá un método para detectar la presencia de la tuberculosis en un período de 24 horas. Posteriormente ha trabajado también en investigaciones relacionadas con el Sida y la lepra.
Partidario de la universalización de la ciencia para impedir que sus logros sean monopolizados por los grandes grupos económicos, en 1993 Patarroyo rechazó una oferta de 60 millones de dólares de un laboratorio bioquímico y el 12 de mayo de 1993 cedió los derechos de explotación de la vacuna de la malaria a la Organización Mundial de la Salud, OMS, por entender que "el antídoto debe llegar a todos los países en desarrollo a un precio muy bajo".
Fue finalista al Premio Príncipe de Asturias de Investigación Científica y Técnica 1993, galardón que le fue concedido por unanimidad en la siguiente edición, el 20 de mayo de 1994, por la importancia de su aportación "en la programación, desarrollo y experimentación de campo de una vacuna sintética contra la malaria".
El 28 de octubre de octubre de 1994 presentó oficialmente la vacuna SPF66, capaz de combatir una de las formas más virulentas de la malaria o paludismo con una eficacia de entre un 40 y un 66 por ciento en los adultos y de un 77 por ciento en niños menores de cinco años. Y tres días después, el 31 de octubre de 1994, recibió en Alemania el Premio Robert-Koch.
Posteriormente, Patarroyo continuó con sus investigaciones en el Instituto de Inmunulogía de Colombia. Investigaciones orientadas fundamentalmente a la mejora de la vacuna contra la malaria -a fin de aumentar su eficacia y reducir la forma de administración a una sóla dosis- y también al desarrollo de un método para producir vacunas sintéticas contra otras enfermedades como la tuberculosis, la leishmaniasis o la hepatitis C.
En 2001, sin embargo, su trabajo sufrió un parón debido a problemas de índole económica. En febrero, su equipo de investigación se vió obligado abandonar las instalaciones del hospital bogotano de San Juan de Dios cuando el Banco Ganadero (filial del español BBVA) embargó dicho centro. La situación se complicó además por la disminución de la asignación presupuestaria destinada por el Gobierno colombiano a su proyecto, lo que le llevó a aceptar, a finales de ese año, una propuesta de la Universidad Pública de Navarra (España) para trasladar parte de sus investigaciones a esta institución.
Manuel Patarroyo es miembro de academias de Ciencias de varios países como Colombia, España, Argentina, Ecuador y Perú. Pertenece a la Sociedad Colombiana de Reumatología, la Sociedad Colombiana de Ginecología y Obstetricia y a la Sociedad Colombiana de Alergia e Inmunología. Asimismo es doctor "honoris causa" una veintena de universidades, entre ellas, la Universidad Central de Colombia (1996), y las españolas Complutense (1995) y Autónoma (1996) de Madrid, de Málaga (1996), Valencia (1997), Cantabria (1997), País Vasco (1998) y Valladolid (2001).
Entre los muchos premios que ha recibido, además de los ya citados, figuran: el Premio Nacional Sintex de Urología (1969); los Premios Nacionales Lederle y Sandoz de Medicina Interna (1974); el Premio Nacional de Ciencias Alejandro Angel Escobar en 1979, 1981, 1984 y 1986; el Premio del Instituto Colombiano para el Desarrollo de la Ciencia y la Tecnología, COLCIENCIAS (1993); y la Medalla Internacional de Ciencia de Edimburgo (1994).
Entre los muchos premios que ha recibido, además de los ya citados, figuran: el Premio Nacional Sintex de Urología (1969); los Premios Nacionales Lederle y Sandoz de Medicina Interna (1974); el Premio Nacional de Ciencias Alejandro Angel Escobar en 1979, 1981, 1984 y 1986; el Premio del Instituto Colombiano para el Desarrollo de la Ciencia y la Tecnología, COLCIENCIAS (1993); y la Medalla Internacional de Ciencia de Edimburgo (1994).
Está también en posesión de numerosas condecoraciones, entre ellas: Medalla al Mérito; Medalla Jorge Bejarano al Mérito en Salud; Premio a los Siete Jóvenes más Sobresalientes del Mundo; Orden del Senado de la República; Orden de la Democracia; Cruz de Bocaya, la más alta distinción oficial de Colombia otorgada el 20 de mayo de 1993; Orden del Libertador, una de las más altas condecoraciones del Estado venezolano (julio de 1994); Orden "Carlos J. Finlay", la más importante distinción científica cubana (julio 1995); Orden de la Universidad Central de Venezuela (1996); Legión de Honor francesa, en grado de Oficial (distinción que recibió el 4 de junio de 1997); y Encomienda de la Orden de Isabel la Católica (la mas alta distinción civil española, que recibió el 4 de mayo de 2000).
Desde 1993 forma parte de la Misión de Ciencia, Educación y Desarrollo de Colombia que, integrada por destacadas personalidades colombianas, tiene como objetivo "diseñar la carta de navegación del país hacia el próximo milenio".
Además de la nacionalidad colombiana, Patarroyo posee la nacionalidad española, que le fue condecida por el Consejo de Ministros el 22 de noviembre de 1996, y que recibió oficialmente el 25 de abril de 1997.
Manuel Patarroyo Murillo está casado con María Cristina Gutiérrez y tienen tres hijos: Manuel Alfonso, María Cristina y Carlos Gustavo.
1984/Funda y dirige el Instituto de Inmunología del la Universidad Nacional de Colombia.
1986/Consigue sintetizar la primera vacuna contra la malaria.
1990/Galardonado por la Academia Nobel de Suecia con el Premio a la Excelencia en la investigación latinoamericana.
12.05.1993/ Cede los derechos de explotación de la vacuna SPF66 a la OMS.
20.05.1994/ Galardonado con el Premio Príncipe de Asturias de Investigación Científica y Técnica.
31.10.1994/ Premio Robert-Koch.
1986/Consigue sintetizar la primera vacuna contra la malaria.
1990/Galardonado por la Academia Nobel de Suecia con el Premio a la Excelencia en la investigación latinoamericana.
12.05.1993/ Cede los derechos de explotación de la vacuna SPF66 a la OMS.
20.05.1994/ Galardonado con el Premio Príncipe de Asturias de Investigación Científica y Técnica.
31.10.1994/ Premio Robert-Koch.
25.04.1997/ Recibe oficialmente la nacionalidad española.
2001/ Llega a un acuerdo para realizar parte de sus investigaciones en la Universidad Pública de Navarra.
2008/ Diseña un nuevo diagnóstico temprano de cáncer útero con sólo una gota sangre.
2001/ Llega a un acuerdo para realizar parte de sus investigaciones en la Universidad Pública de Navarra.
2008/ Diseña un nuevo diagnóstico temprano de cáncer útero con sólo una gota sangre.
Vacuna contra la Malaria
Las investigaciones para encontrar una vacuna contra la malaria comenzaron a principios del siglo XX sin mucho éxito. Una vacuna es la última, más eficaz y mejor solución en la lucha contra una enfermedad. Es un solo producto que, mejor en una que en varias dosis, protege por largo tiempo, quizá durante el resto de la vida del vacunado. La vacuna ideal debe ser sencilla en su aplicación, sin necesidades prácticas excepcionales, y que se pueda aplicar a muchas personas en pocos días. Por otra parte, desarrollar una vacuna lleva muchos años: la vacuna contra la malaria RTS,S tuvo sus primeros ensayos en 1985 y fue aprobada, con la marca Mosquirix, en 2015.
Entre 1910 y 1950 se hicieron muchos ensayos en nuestra especie, primates y aves, pero no funcionaron. Fue en 1967 cuando Ruth Nussenzweig y su grupo, de la Universidad de Nueva York, publicaron sus estudios sobre la inmunidad en ratones después de inyecciones de mosquitos irradiados con rayos X. Sin embargo, todavía en la actualidad solo existe una vacuna con licencia aunque, ya lo veremos, hay ensayos clínicos de varias incluso sobre grandes poblaciones.

La dificultad está en desarrollar una vacuna contra un organismo, el protozoo plasmodio, cuyas células eucariotas, con núcleo, son iguales que las nuestras. Por tanto, cualquier ataque contra estas células puede dañar también al enfermo. Y, además, el plasmodio tiene un ciclo de vida complicado, con varias fases y varios huéspedes, y en todos ellos cambia lo suficiente como para necesitar una vacuna concreta para cada una de esas fases.
Los expertos, con modestia y después de intensos debates, se han marcado dos objetivos no excluyentes entre sí: conseguir una vacuna con una eficacia del 75% y que se mantenga activa durante dos años; y, también, que tenga una respuesta rápida a la malaria, con una eficacia mayor del 50% y que se mantenga más de un año.
Para 2013 ya existían, por lo menos, 58 vacunas en diferentes fases de desarrollo y, de ellas, 17 estaban en ensayos clínicos. En la revisión de Simon Draper y sus colegas, el número de vacunas en ensayo clínico ha subido hasta 24 en 2018.
Las vacunas se busca que actúen, como decía, contra diferentes fases del ciclo vital. En primer lugar, debe actuar sobre los esporozoitos, la fase que entra en la sangre con la picadura del mosquito. Los esporozoitos entran en las células del hígado o hepatocitos y se reproducen. Después, en la fase merozoito, invaden los glóbulos rojos o hemocitos en la sangre y se siguen dividiendo. Cuando se reproducen tanto que destruyen los glóbulos rojos y se liberan en la sangre provocan los accesos de fiebre típicos de la malaria. Por lo tanto, se buscan vacunas contra los esporozoitos, cuando entran en la sangre por la picadura, y contra los hepatocitos infectados para que no liberen más merozoitos, en la sangre que puedan invadir los glóbulos rojos. Cuando el parásito está en los glóbulos rojos, la vacuna no bloquea la infección pero consigue atenuar su número y bajar la severidad de la enfermedad.
En esta fase el parásito libera gametos, masculinos y femeninos, pues está en la fase sexual del ciclo. Otro objetivo es evitar que libere estos gametos que son los que, en nuevas picaduras, vuelven a los mosquitos y extenderán la enfermedad en la población.
En resumen, se buscan vacunas contra los esporozoitos, los merozoitos en el hígado y los gametocitos. Y, más en detalle, para los esporozoitos está en bloquear la entrada o el crecimiento en las células del hígado. En los merozoitos se intenta bajar la severidad de la enfermedad, disminuir la división en las células del hígado y evitar la salida a la sangre y la entrada en los glóbulos rojos. Y, en los gametocitos, se buscan anticuerpos que alteren el desarrollo en el tubo digestivo del mosquito donde se alojan.

Otro objetivo, muy actual, es conseguir inactivar al parásito en el propio mosquito. Los gametos llegan al tubo digestivo del insecto, se une y dan lugar a los esporozoitos que se almacenan en las glándulas salivares e irán a otro enfermo con la picadura. Así comienza de nuevo el ciclo del plasmodio. Ahora se busca una vacuna que impida la formación de esporozoitos o los atenúe en el mosquito. Conseguirá evitar que la enfermedad se propague por las picaduras de los insectos.


Falta subir la foto del horno solar, el crucigrama y la sopa de letras.
ResponderEliminarActividad incompleta.
ResponderEliminar